Стригущий лишай у человека. Симптомы, причины, лечение для взрослых и детей
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Стригущий лишай или микроспория – это кожное заболевание вызванное грибком рода Microsporum. Поражает волосы, кожу, изредка ногти и ресницы. Грибки, которые вызывают болезнь, называют дерматофитами (любящими кожу).
Чаще всего участки лишая находятся на коже головы под волосами. Образуются округлые очаги, где все волосы обламываются на высоте 5-8 мм над уровнем кожи. Они бывают довольно крупные, размером с ладонь. Волосы кажутся состриженными на одном уровне. Такая особенность и дала название болезни.
На теле стригущий лишай имеет вид овальных красноватых пятен, окруженных приподнятым валиком. В середине можно заметить шелушение кожи. Иногда больные ощущают зуд в месте поражения.
У детей стригущий лишай – это самое распространенное кожное заболевание. Это связано с тем, что малыши часто играют с животными. Кожа детей очень нежная, а волосы более тонкие и не защищены органическими кислотами. Наибольшее количество случаев стригущего лишая бывает в конце лета и в начале осени. Часто вспышки этой болезни припадают на летние школьные каникулы.
Взрослые люди тоже восприимчивы к грибку. Стригущий лишай занимает второе место после грибковых болезней стоп. Но с возрастом в волосах образуется много органических кислот, которые сдерживают размножение гриба. Болеют чаще женщины, особенно молодые. Интересно, что люди с рыжим цветом волос практически не болеют стригущим лишаем.
Причины стригущего лишая
Стригущий лишай вызывается грибом рода Микроспорум, отсюда и второе название болезни – микроспория. Свое имя гриб получил из-за способности образовывать огромное количество микроскопических спор. Самые распространенные виды возбудителя на территории России: Microsporum canis и Trichophyton tonsurans.
Существуют зоонозные виды грибков, которые живут в основном на животных. Но они могут вызвать стригущий лишай и у человека. В этом случае болезнь протекает легче и реже переходит в хроническую форму. Другие грибки считаются только «человеческими» — антропонозными и вызывают более тяжелые случаи.
От кого можно заразиться?
Заражение может произойти от больных людей и животных. Чаще всего носителями стригущего лишая являются бродячие коты и собаки. Особенно часто болеют щенки и котята. У них болезнь проходит легче, чем у людей и участки лишая могут быть незаметны.
Источником заражения может быть больной человек. Заразиться можно при общении с ним или при совместном использовании полотенец, расчесок, маникюрных ножниц, головных уборов, постельного белья и мочалок. Вероятность заболеть резко повышается, если на коже есть потертости, царапины или у человека ослаблен иммунитет.
Как происходит заражение?

Заражение происходит, когда на кожу здорового человека попадают частички кожи, волосы или элементы шерсти, зараженные грибком. Если споры гриба падают на землю, то могут прожить там до трех месяцев. При этом они сохраняют активность и могут вызвать болезнь.
Когда гриб попадает на кожу, он проникает внутрь клеток и начинает размножаться. Если вблизи есть волосяные луковицы, то грибки прорастают внутри них и заполняют все пространство волосяного фолликула. Потом они поднимаются вверх по волосу. Споры грибка скапливаются между чешуйками волоса и разрушают его. В результате волос обламывается под собственным весом недалеко от кожи. Грибок создает вокруг остатков волоса белый чехол, который заметен невооруженным глазом.
Симптомы и признаки стригущего лишая
С момента заражения до первых признаков болезни может пройти от 5 дней до полутора месяцев. В большинстве случаев около недели. Срок зависит от иммунитета человека и разновидности гриба. Симптомы болезни зависят от того, на какой участок кожи попали грибки.
- Микроспорию гладкой кожи (не затронуты жесткие и пушковые волосы)
- Микроспорию волосистой части головы
Если стригущий лишай возник в волосистой части головы, то на этом участке волосы становятся тусклыми, теряют объем и эластичность. Они не выпрямляются, если их прижать к коже. Со временем гриб вызывает разрушение структуры волос, и они обламываются.
- Абортивная форма – бледные участки лишая без четких границ. Симптомы выражены слабо.
- Эритематозно-отечная форма – возникает у детей и молодых женщин. Отличается сильными воспалениями на месте пятен лишая и аллергическими реакциями. Поверхность лишая слабо шелушится.
- Папулезно-сквамозная форма – бывает на груди и лице. Лишай сильно возвышается над поверхностью кожи, кожа становится бугристой. Лишай густо покрыт чешуйками кожи, сильно зудит.
- Глубокая форма – подкожные узлы диаметром до 3 см. Возникает на голенях у женщин.
- Поражение подошв и ладоней – лишай образует сухие бляшки, покрытые толстым слоем ороговевших клеток. Имеет вид мозолей.
- Нагноительно-инфильтративная – самая тяжелая. Бляшка лишая сильно отекает, становится плотной, из пор кожи выделяется гной.
- Микроспорийный онихомикоз (лишай ногтя) – с краю ногтя появляется тусклое пятно. Ногтевая пластинка становится мягкой, хрупкой и постепенно разрушается.
Как выглядит стригущий лишай, фото?
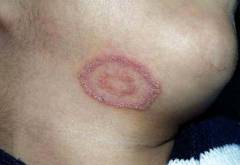
Когда грибок поражает гладкую кожу, то на этом месте возникает розовое, отечное и шелушащееся пятно с четкими границами. Оно покрыто мелкими прыщиками, в середине которых видна желтая прозрачная жидкость, и корочками, которые появляются после того, как эти везикулы лопаются.
Постепенно центр пятна становится менее отечным и опускается. Кожа становится розовой и покрывается мелкими чешуйками.
Лишай окружен ярко-красным валиком, который возвышается над кожей. Он состоит из мелких везикул. Кожа под ними красная и отечная.
Пятно имеет форму неровного круга. Часто в его центре возникает новое кольцо лишая. Это явление получило название «кольцо в кольце» и является характерным признаком этой болезни.
Кожа вокруг лишая не измененная, но часто вокруг могут возникать более мелкие очаги болезни.
Стригущий лишай появляется на открытых и закрытых участках кожи. Особенно часто возникает на лице, шее, коже плеч и предплечий.
Стригущий лишай на голове – как выглядит?
Если грибки микроспоры попали на волосистую часть головы, то возникают залысины округлой формы с четкими границами. Кожа красная, отечная, покрытая шелушащимися чешуйками.
Когда заражение произошло зоонозным (животным) грибком, то очаги довольно крупные, до 10 см в диаметре. Их может быть 2-3. Пораженные участки окружены красной каймой. Внутри волосы обломаны на одной высоте 4-8 мм. Кожа покрыта белым налетом, похожим на муку.
В том случае, если заражение произошло разновидностью грибка, который является паразитом человека, то на голове образуется множество мелких очагов лишая. Волосы на них сильно редеют. Кожа в этом месте покрыта толстым слоем налета и чешуйками кожи, начинает обильно шелушится.
Стригущий лишай на теле – как выглядит?
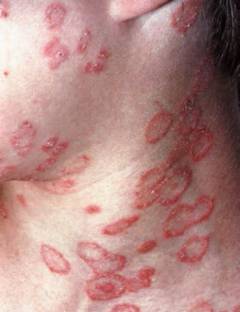
Грибы-дерматофиты, возбудители стригущего лишая, вызывают на теле сыпь. Ее элементы имеют вид округлых красных пятен. Со временем они приобретают форму кольца. Это связано с тем, что грибок живет в клетках верхнего слоя кожи и питается кератином. Когда микроорганизмы использовали весь кератин на одном участке, они продвигаются дальше. Это объясняет рост бляшек по краю и увеличение их диаметра.
Из-за большого количества дерматофитов, по краю образуется более яркая кайма, покрытая пузырьками и чешуйками. Эти признаки свидетельствуют про то, что грибы здесь особенно активны. Бывает, что эти микроорганизмы повторно начинают размножаться в центре кольца, когда в коже восстанавливаются запасы кератина. Тогда возникает характерный признак «кольцо в кольце».
С центра бляшки-грибки постепенно уходят. Поэтому кожа здесь выглядит более здоровой.
В отличие от большинства сыпей, стригущий лишай распространяется медленно. Часто он поражает только отдельный участок кожи.
При несоблюдении правил личной гигиены или при неправильном лечении к грибкам присоединяются бактерии. Они легко проникают в пораженную кожу и вызывают ее нагноение. Такие осложнения часто бывают у людей с ослабленным иммунитетом.
Стригущий лишай у детей – каковы особенности?
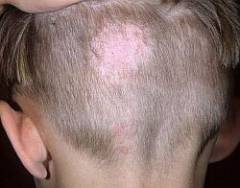
В некоторых случаях стригущий лишай у детей проходит так же, как у взрослых. Общее самочувствие нормальное. Ребенок может не ощущать никакого дискомфорта. Очаги лишая имеют более плоский центр и сухую шершавую поверхность, покрытую мелкими чешуйками. Кайма ярко-красная, с узелками, мелкими волдырями и корочками. Такие участки могут быть и на гладкой коже, и в волосистой части головы. При этом волосы выпадают. На головке ребенка образуются залысины.
Однако из-за того, что дети более склонны к аллергии, у них может возникнуть эритематозно-отечная форма стригущего лишая. При этом ребенок становится беспокойным и капризным из-за сильного зуда и жжения, у него нарушается сон. Малыш ощущает слабость, у него повышается температура. Воспаляются лимфатические узлы, они увеличиваются и становятся болезненными на ощупь.
Очаги болезни ярко-красного цвета, сильно отечные с крупными пузырьками. Они имеют мокнущую поверхность. Это жидкая часть крови просачивается через тонкие стенки кровеносных сосудов. Иногда происходит нагноение этих участков кожи. Такие случаи хуже поддаются лечению, и врач обязательно порекомендует положить ребенка в больницу.
Как проходит стригущий лишай?
Признаком стихания болезни является очищение лишая от пузырьков и корочек. Если лечение подобрано правильно, то кайма по краям участка становится более светлой. Она избавляется от прыщиков, узелков и выглядит гладкой. Поверхность наружной каймы выравниваются с уровнем окружающей кожи. Поначалу цвет кожи на этом участке нежно розовый. Но со временем восстанавливается количество пигмента-меланина и кожа приобретает нормальный оттенок.
У некоторых людей, после перенесенного стригущего лишая, возникают остаточные явления в виде рубцов. Это связано с особой активностью иммунных клеток, которые вызвали разрастание соединительной ткани на месте бляшки. Иногда больные жалуются на стойкое облысение, которое долго не проходит после болезни. Но в большинстве случаев волосы отрастают.
После выздоровления человек еще три месяца находится под наблюдением. За это время он 3 раза сдает анализы на наличие грибка. Также с помощью лампы Вуда врач определит, не появилось ли новых очагов болезни.
Подпишитесь на Здоровьесберегающий видеоканал


Профилактика стригущего лишая
Для того, чтобы не допустить заражения стоить знать основные внешние признаки этого недуга у людей и животных.
Как выглядят животные больные стригущим лишаем?
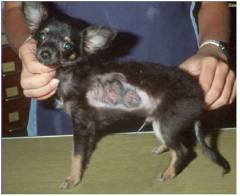
Начальная стадия. У животных появляется незначительное покраснение, потом сыпь. На ранних стадиях заболевания очень трудно заметить внешние признаки стригущего лишая, особенно у котов и собак длинношерстных пород.
Прогрессирующая стадия. Сыпь перерастает в более крупные очаги, которые покрываются коркой – начинается этап линьки и облысения. На этой стадии четко заметны пораженные лишаем участки кожи. Животные страдают от зуда. Поведение становится беспокойным и агрессивным.
Активная стадия – на пораженных участках полностью отсутствует шерсть. Очаги покрыты кожными чешуйками, маслянистого вида. Животное имеет явно болезненный вид, беспокойное поведение.

На любой из вышеперечисленных стадий животное является заразным. В этих случаях лучшим средством профилактики является полное исключение контакта с такими питомцами.
Часто стригущий лишай у животных протекает в скрытой форме. Например, у кошек он может вызвать только укорочение усов. Поэтому не стоит разрешать детям играть с бродячими животными.
Если вы заметили признаки лишая у домашнего животного, то немедленно обратитесь к ветеринару. В его распоряжении целый арсенал средств для борьбы с этой болезнью.
На протяжении 2 месяцев после контакта необходимо внимательно осматривать кожу и волосы. В случае выявления признаков микроспории – немедленно обратиться к дерматологу.
Как выглядит человек больной стригущим лишаем?
Любые красные пятна на коже человека с четкими границами могут оказаться лишаем. Особенно если на поверхности очага болезни заметны небольшие пузырьки. Настораживать должны округлые очаги на голове, лишенные волос. Они могут быть разного размера: от 0,5 см до 10 см. В остальном внешний вид человека не изменен.
Меры гигиены при контакте с больным
- Несколько раз вымойте руки мылом с противогрибковыми свойствами. Самое простое средство, которое есть практически в каждом магазине – это коричное хозяйственное мыло, а лучше мыло с березовым дегтем.
- Вымойте таким мылом все тело. Вдруг частички кожи больного попали под одежду. Не стоит при этом пользоваться жесткой мочалкой. Она оставляет на коже микроцарапины, в которые легко проникает грибок.
- Современным средством с мощным противогрибковым эффектом является Цитеал. Разведите его в небольшой емкости в пять раз. У вас получится пенящаяся жидкость, которую можно использовать для мытья рук и всего тела.
- Для мытья головы необходимо использовать противогрибковый шампунь. Например, Низорал. Вы также можете пользоваться им в качестве геля для душа.
- Чем раньше вы смоете с кожи частички, содержащие грибок, тем меньше шансов заразиться.
- Противогрибковым эффектом обладают лавандовое масло, масло чайного дерева и скипидар. Их можно использовать для обработки небольших участков кожи.
- Через пять дней после контакта, желательно обратиться к дерматологу. Он обследует тело с помощью лампы Вуда. Если вы все-таки заразились, то болезнь удастся выявить на ранних этапах. Это поможет быстро вылечить ее дома и не попасть в больницу.
Гигиенические меры при лечении стригущего лишая

Соблюдение правил гигиены очень важно. Грибы вместе с частичками кожи и волосами рассеиваются на окружающих предметах и остаются там на 1-3 месяца. В результате может произойти повторное самозаражение или болезнь может передаться другим членам семьи.
Белье больного стирают отдельно. Предварительно его желательно замачивать в растворе дезсредств. После чего стирают или перекипячивают, а потом несколько раз проглаживают горячим утюгом.
В комнате больного и в местах общего пользования должна ежедневно производиться влажная уборка. Все предметы, которыми он пользуется, должны замачиваться в дезинфекционном препарате, который убивает грибки.
Уборка в квартире должна производиться с дезинфицирующими средствами безопасными для применения в домашних условиях: Альпинол, Макси-Дез, Аламинол Плюс.
На период болезни необходимо убрать все ковры, мягкие игрушки и вещи, которые тяжело поддаются чистке. Мягкую мебель лучше покрыть целлофаном.
Личная гигиена больного стригущим лишаем
При возникновении стригущего лишая на голове больной должен носить косынку или трикотажную шапочку, которая плотно прилегает к голове и покрывает все волосы. Если пораженные участки расположены на теле, то необходимо носить белье из натуральных тканей. Его обязательно нужно ежедневно менять.
Если врач не порекомендовал другие меры, то необходимо ежедневно принимать душ, используя вместо геля для душа противогрибковые шампуни: Низорал, Кетозорал, Кето плюс. Эффективно борется с грибками и не дает сыпи распространиться по телу Цитеал. Его можно разводить водой в пропорции 1:10 или использовать в неразведенном виде на ограниченных участках. Иногда врач советует не мочить лишай. Тогда ранки рекомендуют накрывать целлофановой пленкой, пока больной будет принимать душ.
Лечение стригущего лишая
Как эффективно вылечить стригущий лишай?
Лечение стригущего лишая процесс длительный. Он занимает от 4 до 6 недель. Все зависит от формы болезни и глубины поражения. Важно тщательно следовать рекомендациям врача, чтобы не допустить перехода болезни в хроническую форму.
Стригущий лишай требует лечения у дерматолога или инфекциониста. При попытках избавиться от него самостоятельно, болезнь может перейти в хроническую форму. Тогда лишай будет периодически давать о себе знать, поражая новые участки кожи. Однако бывают случаи, когда болезнь проходит самостоятельно. Это случается у мальчиков-подростков в период полового созревания. У них изменяется состав кожного сала. В нем появляется ундициленовая кислота, которая губительно действует на грибки.
Для того, чтобы назначить правильное лечение, врач должен уточнить диагноз. Ведь разные виды лишая лечатся по-своему. Поэтому доктор осматривает поражение с помощью специальной лампы Вуда. При этом кожа и волосы, пораженные грибками рода Микроспорум, светятся изумрудно-зеленым светом. Также с больного участка берут соскоб для исследования в лаборатории. Материал осматривают под микроскопом, делают посев на питательные среды. Если через три дня появились колонии пушистого Микроспорума, то у больного действительно стригущий лишай.
В случае обнаружение на теле только одного очага болезни и при этом человек чувствует себя нормально, достаточно будет местного лечения. Это возможно если лишай возник на гладкой коже, где нет пушковых или жестких волос. При такой форме болезни назначают йод и противогрибковые мази.
Если на теле обнаружено несколько бляшек, то лечение проводят в больнице. Назначают противогрибковые препараты в таблетках и местное лечение в виде кремов, мазей, растворов.
Мази от стригущего лишая
Мази относят к средствам наружного лечения стригущего лишая. От кремов и гелей они отличаются более густой консистенцией. Мази долго остаются на коже и глубоко в нее проникают. Поэтому оказывают более сильное действие, чем другие средства.
- Серная мазь10-20% . Сера убивает грибки и другие микроорганизмы, подсушивает прыщики и ускоряет заживление. Наносят на участки лишая 1 раз в день.
- Салициловая мазь. Борется с грибками и снимает воспаление. Участки намазывают мазью и покрывают сверху стерильной салфеткой. Не использовать на коже лица!
- Серно-дегтярная мазь. Наносят на сам лишай и участки вокруг него. Осторожно втирают в кожу. Активные вещества дезинфицируют и убивают грибки. Если участок лишая отечный, то мазь накладывают под повязку.
- Ламизил. Крем останавливает рост грибков и уничтожает их. Улучшение наступает на 5 день. Курс лечения 5-6 недель.
- Микоспор мазь. Разрушает клетки грибов. Наносят тонким слоем и втирают в кожу. Курс лечения 4-6 недель.
Кремы с содержанием гормонов используют только по назначению врача. Хотя они и снимают зуд и покраснение в очагах болезни, но одновременно и создают благоприятные условия для размножения грибов.
Гели против стригущего лишая
- Экзифин 1%. Наносится на пораженные участки 1-2 раза в день и легко втирается в кожу. Длительность лечения не менее 3-4 недель.
- Микогель-КМП. Действует не только на грибки, но и на бактерии. Разрушает клеточную стенку микроорганизмов, вызывая их гибель. Наносят тонким слоем 2 раза в день, не втирают. Курс 3-4 недели.
Растворы для лечения стригущего лишая
- Йодицирин. Препарат на основе йода и глицерина. Способствует быстрому заживлению и отслоению чешуек. Не окрашивает кожу. Салфетку, намоченную препаратом, прикладывают к пораженному месту на 20 минут.
- Вокадин. В его основе содержится йод. Убивает грибки и оказывает бактерицидный эффект. Применять 4-6 недель.
- Нитрофунгин. Эффективный противогрибковый препарат. Наносят с помощью ватного тампона на пораженные участки 2-3 раза в день до полного исчезновения симптомов.
Таблетки для лечения стригущего лишая
- Орунгал. Противогрибковый препарат. Останавливает рост гриба-дерматофита и разрушает его оболочку. Принимают по 100мг 1 раз в сутки на протяжении 15 дней.
- Гризеофульвин. Останавливает размножение грибов. Принимают 8 таблеток в сутки во время еды с чайной ложкой растительного масла. Таблетки пьют до первого отрицательного анализа, потом дозу уменьшают.
- Ламизил. Вызывает гибель гриба. Принимают 1-2 раза в день на протяжении 6 недель.
Необходимо помнить, что эти препараты, хоть и являются очень эффективными, но имеют ряд побочных эффектов и противопоказаний. Поэтому назначить их может только врач, исходя из сопутствующих заболеваний.
Эффективность лечения проверяют люминесцентной лампой. Волосы и частицы кожи, покрытые спорами гриба, имеют характерное свечение. С помощью этой же лампой осматривают членов семьи и домашних животных больного, чтобы выявить болезнь на ранних этапах.
Диета при стригущем лишае
Питание больных должно быть полноценным и поддерживать иммунитет. Поэтому в рационе должно быть много свежих овощей и фруктов, которые пополнят запасы витаминов. Мясные блюда и молочные продукты пополнят запасы белка. Особенно полезны будут кисломолочные напитки, которые нормализуют микрофлору и снижают вероятность появления аллергии.
Отказаться стоит от острых блюд, продуктов богатых пищевыми добавками, ароматизаторами и красителями.
Как лечить стригущий лишай у детей?
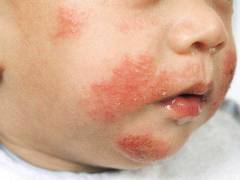
Небольшие очаги стригущего лишая на теле лечат в домашних условиях. Для этого используют противогрибковые кремы: Ламизил, Низорал, Травокорт, Клотримазол. Эти средства наносят на кожу малыша два раза в день. Один раз в день пораженный участок смазывают настойкой йода.
Если грибок пророс в пушковых волосах, то перед лечением от них необходимо избавиться. Для этого используют коллодийную пленку. В ее составе резорцин, коллодий, салициловая и молочная кислота. Средство наносят на 3 дня. После этого волоски безболезненно удаляются.
В случае возникновения стригущего лишая на голове ребенка — местными средствами не обойтись. Придется принимать противогрибковые препараты внутрь. Чаще всего используется Гризеофульвин – противогрибковый антибиотик. Малышам до 3 лет его назначают в виде суспензии. Детям постарше препарат дают в форме таблеток. Их принимают 4 раза в день вместе с чайной ложкой растительного масла. Часто параллельно назначают средства для защиты печени: Карсил, Гепарсил, Галстена.
Если у ребенка есть проблемы с печенью, почками, периферическими нервами или язвенная болезнь, то Гризеофульвин принемать нельзя! В этом случае его заменяют на Ламизил в таблетках. Он имеет незначительное количество противопоказаний и редко вызывает побочные эффекты. Дозировка для детей зависит от массы тела.
Для мытья головы используют противогрибковые шампуни: Низорал, Себозол, Дермазол. Для устранения зуда назначают противоаллергические препараты: Кларитин, Зиртек.
Для укрепления иммунитета необходим прием витаминов группы В и С.
Как лечить стригущий лишай на голове?
Если стригущий лишай возник на голове, то мазей будет недостаточно – придется пить таблетки. Иначе грибковую инфекцию из волосяных фолликулов не выгнать. Наиболее часто назначается протвогрибковый антибиотик Гризеофульвин. Если необходимо более щадящее лечение, то врач выписывает Ламизил. Он действует мягче.
Гриб Микроспорум очень трудно удалить из волос, поэтому на пораженном участке волосы сбривают не реже, чем раз в неделю. Иногда для удаления волос вместе с луковицами используют 5% гризеофульвиновый пластырь или 4% эпилиновый. Его накладывают на 10-20 дней, и потом волосы легко удаляются из луковиц. После лечения на их месте вырастают новые.
- Голову моют каждый день противогрибковым шампунем: Низорал, Фридерм-тар, Бетадин.
- Очаг лишая один раз в день, после мытья, смазывают йодом.
- Два раза в день (утром и вечером) на лишай наносят противогрибковые мази или крема: Микосептин, Клотримазол, Ламизил, Фунгур, Микогель.
- Иногда вместо мази врач назначает растворы убивающие грибки: Нитрофунгин.
Какие существуют народные методы лечения стригущего лишая?
Народная медицина предлагает нам альтернативные методы борьбы с микроспорией. Давайте рассмотрим самые эффективные рецепты лечения стригущего лишая.
Какие мази можно использовать в лечении стригущего лишая?
| Средство | Принцип действия | Способ применения | Эффективность препарата |
| Серно-салициловая мазь | Смесь серы и салициловой кислоты. Сера обладает мощным антибактериальным действием. Салициловая кислота останавливает воспалительные процессы и оказывает заживляющие действие. |
Порция мази размером с горошину втирается в каждый пораженный участок 2-3 раза в день. При обработке очагов на голове, мазь наноситься за 4 часа до мытья. |
Первые улучшения будут заметны через 2-3 дня. Рекомендуется применять на начальных стадиях микроспории. Нельзя применять для лечения лишая на лице. |
| Серно-дегтярная мазь | Березовый деготь оказывает дезинфицирующее действие, снижает зуд и благоприятно влияет на восстановительные процессы кожного и волосяного покровов. | Мазью обрабатываются пораженные места трижды в день, на протяжении двух недель. Для усиления эффекта рекомендуется перед тем, как наносить мазь за 2-3 часа обрабатывать кожу вокруг ран раствором йода. |
Рекомендуется применять для всех участков тела, кроме лица. Особенно эффективна эта мазь для кожи головы. |
| Микосептин | Трехфазная мазь с содержанием ундециленовой кислоты и цинка. Ундециленовая кислота — блокирует рост грибков и других микроорганизмов. Цинк снижает раздражение и зуд, ускоряет процессы заживления кожи. |
Наносится на воспаленную кожу и раны 1-2 раза в день на протяжении 5-7 недель. Для исключения рецидивов рекомендуется применять мазь после исчезновения очагов 1 раз через день на протяжении 2 недель. |
Положительный результат заметен через 5 дней. Обладает отличными восстановительными свойствами, позволяет избежать рецидивов. |
| Микозорал | Основу данной мази составляет кетоконазол. Это вещество синтетического происхождения, обладает высокоэффективным восстановительным действием. Блокирует рост грибов за счет изменения жиров в оболочке микроорганизмов. | Обрабатывается очаг воспаления и участки кожи вокруг него 1 раз в день (желательно перед сном). Длительность курса – 14-20 дней. |
Обладает быстрым заживляющим эффектом. Улучшение самочувствия наступает через 2-5 дней, даже при явном отсутствии вешних признаков. Практически не вызывает аллергических реакций. |
| Мазь Вилькинсона | Мазь комплексного действия. В ее состав входят натуральные вещества: мыло зеленое, березовый деготь, нафталанская нефть и сера. Обладает уникальными антисептическими, противовоспалительными свойствами. Эффективно останавливает размножение грибков. Стимулирует восстановительные процессы кожного покрова, улучшает циркуляцию крови. |
Наносится 2-3 раза в день на участки лишая. Курс лечения – 3 недели. | Считается средством с высоким эффектом воздействия. Зуд проходит после 2-3 дней применения. Кожа начинает восстанавливаться через 5-7 дней. Полное выздоровление наступает по окончанию курса лечения. |
| Клотримазол | Мазь широкого спектра применения на основе производных имидазола. Обладает противовоспалительным и антигрибковым действием. Применяется при разного рода грибковых заболеваниях кожи. Хорошо проникает в верхние слои кожного покрова. Быстро и эффективно борется с бактериями и грибками. |
Втирается тонким слоем в пораженные лишаем места дважды в день. Курс лечения не должен превышать 30 дней. |
Препарат быстрого действия. Эффект заметен уже через 3 дня. Но для окончательного выздоровления необходимо применять мазь не менее 10 дней, но не более 30. Если после этого срока эффект не наступает – необходимо сменить метод лечения. |
Для быстрого и окончательного выздоровления применения мазей от стригущего лишая не всегда будет достаточно. Поэтому рекомендуется пройти комплексное лечение.
Стригущий лишай – инфекционное заболевание, которое требует длительного лечения. Предупредить развитие болезни можно, если тщательно соблюдать правила гигиены и избегать общения с больными людьми и животными.
Почему появляются папилломы? Кто находится в группе риска?
Главная причина папиллом на теле — это вирус папилломы человека (ВПЧ), который при попадании в организм остается в нем навсегда. Папилломавирус имеет более 170 штаммов, и они делятся на 3 группы с высоким, средним и низким уровнем онкогенности. Хотя такое деление условно, и злокачественная опухоль может появиться на месте поражения низкоонкогенным штаммом и, наоборот, не развиться при заражении высокоонкогенным.
Папилломы — главный признак заражения ВПЧ, но они появляются не у всех, кто столкнулся с этим вирусом, и их возникновение можно предотвратить.
Как передается ВПЧ, вызывающий папилломы
Итак, причиной появления папиллом выступает папилломавирус человека, который передается от вирусоносителя контактным путем. Основной способ — при половом акте. Вероятность заражения особенно высока при беспорядочных половых связях. ВПЧ выступает самым распространенным заболеванием, передающимся половым путем (ЗППП). Чаще всего при таком способе заражения развиваются аногенитальные бородавки — сосочковидные разрастания на слизистой оболочке половых органов.
Появление папиллом не всегда связано с сексуальными контактами. Стандартный жизненный цикл ВПЧ рассчитан на заражение через микротрещины на коже, просто передача вируса через слизистые происходит проще, поэтому такое случается чаще. ВПЧ проникает в организм:
- при рукопожатии;
- пользовании общими предметами, включая предметы гигиены;
- через прикосновение;
- при бритье и эпиляции (самозаражение).
ВПЧ устойчив к антисептикам и влажности, особенно часто им заражаются при посещении общественных мест: туалетов, бассейнов, саун, спортзалов и душевых. Поэтому здесь обязательно необходимо пользоваться индивидуальными предметами гигиены.
Что провоцирует появление папиллом
Папилломавирус есть в организме почти 80% сексуально активного населения. Но не у всех возникают внешние проявления в виде папиллом, поскольку при хорошем иммунитете вирус успешно подавляется иммунными клетками. ВПЧ в организме находится в клетках кожи и слизистых — на поверхности, а не в глубоких слоях дермы. Долгие годы вирус может ничем не беспокоить. Причиной папиллом на теле человека становится ослабление иммунитет под влиянием следующих факторов:
- постоянных стрессов;
- хронической усталости;
- пассивного образа жизни;
- некачественного питания;
- тяжелых инфекционных заболеваний;
- бесконтрольного или длительного приема антибиотиков;
- вредных привычек;
- беременности;
- переохлаждения.

Большое количество новообразований указывает на сильное снижение иммунитета. В таком случае особенно остро необходима консультация дерматолога и других узкоспециализированных врачей: венеролога, иммунолога.
Можно ли предотвратить появление папиллом
На 100% обезопасить себя от заражения ВПЧ очень сложно. Можно только свести риск попадания вируса в организм к минимуму, соблюдая элементарные правила. Как предотвратить появление папиллом:
- не ходить босиком в общественных местах;
- использовать только свою обувь;
- пользоваться барьерными средствами контрацепции;
- избегать беспорядочных половых связей;
- в общественных туалетах использовать одноразовые накладки;
- избегать тесных контактов с человеком, имеющим внешние проявления заражения ВПЧ;
- пользоваться индивидуальными предметами гигиены.
Чтобы минимизировать риск возникновения папиллом, необходимо поддерживать иммунитет, не допуская воздействия на организм факторов, провоцирующих его ослабление. При появлении папиллом стоит обратиться к дерматологу, который определит, насколько опасно новообразование и при необходимости проведет удаление безопасным методом, не дающим каких-либо осложнений.
Папиллома на теле — симптомы и лечение
Что такое папиллома на теле? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сафронова Дмитрия Валентиновича, лазерного хирурга со стажем в 29 лет.
Над статьей доктора Сафронова Дмитрия Валентиновича работали литературный редактор Елизавета Цыганок , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Папиллома кожи (Skin papilloma) — это доброкачественная опухоль из эпителиальной ткани, выстилающей поверхность кожи, вызванная вирусом папилломы человека (ВПЧ).
![Папилломы кожи [18]](https://probolezny.ru/media/bolezny/papilloma-2/papillomy-kozhi-18_s.jpeg)
Папилломы могут быть округлыми, плоскими или вытянутыми на ножке. Часто на ограниченном участке появляется множество образований, чьи размеры варьируются от 1 мм до нескольких см. Иногда папилломы достигают гигантских размеров. Ножка такого новообразования может вырастать до 20 см, на верхушке бывают язвы.
Поверхность папилломы может быть плоской и гладкой или неровной (похожей на цветную капусту). В зависимости от наличия пигмента и кровеносных сосудов цвет опухоли может быть разным: от телесного до коричневого [1] [2] [4] [8] .
Причины развития папиллом кожи
По оценкам ВОЗ, более чем у 290 млн женщин во всём мире диагностирован вирус папилломы человека, но папилломы возникают не у всех [16] . По данным профессора Дмитрия Семёнова, клинические проявления папилломавирусной инфекции выявили только у 8,3 % заражённых женщин, субклиническое (бессимптомное) течение зарегистрировали у 26,04 % пациенток, ещё у 65 % женщин нашли латентную (скрытую) инфекцию [2] . При этом папилломы одинаково часто встречаются как у мужчин, так и у женщин.
Предрасполагающими факторами являются:
- избыточный вес (ожирение);
- нарушение углеводного обмена (предиабет); ; ; ;
- высокий уровень гормона роста при акромегалии;
- повышение уровня эстрогенов и прогестерона после беременности;
- рост содержания холестерина в сыворотке крови;
- повышение липопротеидов низкой плотности.
Возраст также может относиться к фактору риска: у 60 % людей папилломы диагностировали после 50 лет.
Чаще всего опухоли формируются в кожных складках на шее, в подмышечных и паховых областях.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы папилломы на теле
Клиническая картина зависит от размера образования, расположения и длительности его существования. Обычно пациент обращается к врачу из-за косметического дискомфорта. Однако иногда папиллома травмируется, например во время сна или из-за ношения цепочки. В таких случаях опухоль пережимается или у неё подворачивается ножка, что приводит к нарушению кровоснабжения и отёку. Папиллома увеличивается и болит, она становится ярко-красного, бордового цвета. При омертвении ткани опухоль чернеет, а вокруг появляется покраснение. Если вовремя не обратиться за медицинской помощью, травма папилломы может привести к нагноению с дальнейшим развитием ограниченного гнойного очага (абсцесса) или разлитого воспаления (флегмоны).
![Почерневшие папилломы [19]](https://probolezny.ru/media/bolezny/papilloma-2/pochernevshie-papillomy-19_s.jpeg)
Гигантские папилломы чаще всего встречаются в паху и ягодичной складке. Они приносят дискомфорт, часто травмируются и кровоточат [1] [2] .
Патогенез папилломы на теле
Возбудителем папиллом являются штаммы папилломавируса человека с низким онкогенным риском.
Обычно заражение происходит прямым путём в детстве: при прохождении плода через родовые пути, при грудном вскармливании или через микротравмы кожи.
В старшем возрасте вирус проникает через травмированную кожу бытовым путём (с помощью общей посуды и других вещей) или в результате полового акта.
ВПЧ внедряется в эпителиальные клетки базального слоя (самого нижнего слоя эпидермиса). Там он размножается и с током крови распространяется по организму, после чего вирусная ДНК внедряется в клеточный геном, вызывая мутацию. Клетки с мутантной ДНК также активно размножаются, в результате образуются папилломы, бородавки и кондиломы. При отшелушивании клеток кожи, вирусные частицы легко передаются от человека человеку.
Обычно при попадании вируса формируется иммунный ответ и провоспалительный фон, но если организм ослаблен, вирус преодолевает защитные механизмы и продолжает размножаться в эпидермисе [17] .
Если посмотреть на папиллому под микроскопом, можно увидеть два тканевых компонента: соединительнотканную строму-ножку и эпителий. В эпителии, покрывающем папиллому, больше клеточных слоёв, чем обычно, также его клетки более крупные. Соединительная ткань опухоли может быть рыхлой или плотной, с большим или меньшим количеством сосудов. Если строма папилломы хорошо развита и уплотнена и в ней преобладает фиброзная ткань, говорят о фибропапилломе — доброкачественной опухоли кожи.
Часто ВПЧ протекает бессимптомно, однако, если человек перенёс длительную болезнь, стресс или в момент заражения принимал лекарства, снижающие иммунитет, заболевание проявляет себя в виде кожных образований — папиллом.
Иногда иммунная система убивает вирус и ПЦР-тест его не определяет [9] [12] [13] [15] .
Классификация и стадии развития папилломы на теле
Папилломы бывают одиночными и множественными, а также нитевидными и плоскими.
Одиночные шаровидные образования на ножке шириной и высотой примерно 1–2 мм обычно вырастают на шее и в подмышечных впадинах.
Множественные нитевидные или плоские поражения шириной около 2 мм и длиной 5 мм формируются в других частях тела.
Крупная опухоль на ножке или невоидная (пигментная) мешкообразная мягкая фиброма появляется в нижней части туловища [4] [8] .
Осложнения папилломы на теле
Длинная ножка папилломы может перекручиваться, нарушая кровоснабжение, это приводит к боли, отёку, покраснению и увеличению опухоли. Через несколько часов папиллома начинает чернеть, что указывает на её отмирание. Это влечёт гнойно-септические заболевания, которые лечатся только с помощью операций.
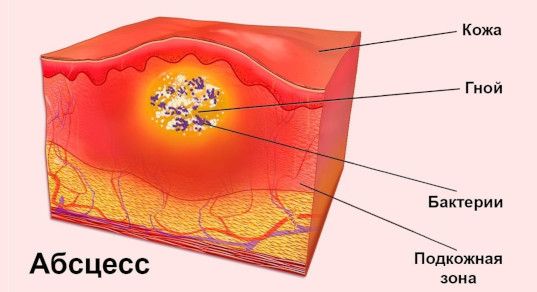
Множественные папилломы вызывают раздражение и сморщивание кожи. Это приводит к её травматизации и присоединению инфекции, обычно рожистому воспалению, которое развивается из-за стрептококка. На заражённом участке появляется отёк и покраснение. Температура повышается до 38 – 40 °С. Появляются симптомы интоксикации: слабость, недомогание, снижение аппетита. При присоединении стрептококковой инфекции назначают антибиотики.
Очень редко папиллома трансформируется в плоскоклеточный рак. Этот процесс сопровождается быстрым ростом образования, изъязвлением и некрозом. Чтобы подтвердить диагноз, проводят гистологическое исследование, после чего пациента наблюдает онколог [4] [8] .
Диагностика папилломы на теле
При появлении папилломы нужно обратиться к дерматологу. Он осматривает кожу, обращая внимание на цвет и чувствительность к ультрафиолетовым лучам, цвет глаз, рост и вес пациента, проверяет реакцию кожи на раздражение.
Врач также собирает историю болезни: когда возникли образования, есть ли у больного сахарный диабет, акромегалия или ЗППП. ВПЧ может передаваться половым путём, поэтому наличие в анамнезе ЗППП говорит о высоком риске заражения ВПЧ при половом контакте. Документы с информацией об этих болезнях можно показать врачу напрямую или открыть доступ к своей электронной медкарте.
Дифференциальная диагностика
Папилломы отличают от невусов, фибром, бородавок, кератом, плоскоклеточного рака, базалиом, высокодифференцированной липосаркомы и беспигментной меланомы.
Вначале определяют внешние признаки образований кожи:
- Папилломатозный невус — это светло- или тёмно-коричневое образование (родинка), может иметь ножку как у папилломы.
- Бородавка — это малоподвижное образование на широком основании, которое возвышается над поверхностью кожи. На верхушке бородавки видны роговые чешуйки и кровеносные сосуды. Её возбудителем также является ВПЧ.
- Кератома — это скопление роговых клеток эпидермиса. Разновидностью актинической кератомы является кожный рог, он имеет широкое основание и иногда выступает над поверхностью кожи до нескольких сантиметров. Вокруг кератомы появляется покраснение. Кожный рог часто переходит в плоскоклеточный рак.
![Кожный рог [20]](https://probolezny.ru/media/bolezny/papilloma-2/kozhnyy-rog-20_s.jpeg)
- Фиброма — это округлая плотно-эластическая опухоль на тонкой ножке. Иногда достигает значительных размеров.
- Узловая базалиома — это розовое новообразование с гладкой поверхностью, на которой видны сосуды. Располагается в складках кожи. В ряде случает вызывает зуд и жжение, склонна к росту.
- Беспигментная меланома — это наиболее коварная опухоль кожи, которая редко встречается и тяжело поддаётся диагностике. Внешне меланому тяжело отличить от невуса, если она находится в складках кожи. При этом кожная складка может имитировать ножку, как у папилломы. Метастатическая меланома также похожа на папиллому.
Чтобы уточнить диагноз проводят дерматоскопию: обычную с помощью ручного дерматоскопа или цифровую, которая исследует образования по цветовым признакам посредством фотодокументации и специальной программы.
Обязательно проводят гистологическое и цитологическое исследования, при необходимости — ПЦР-тест (обычно при папилломах на половых органах или подозрении на онкологию) [4] [5] [7] .
Если у пациента заподозрили меланому, его срочно отправляют к онкологам. При узловой или поверхностной меланоме выполняют широкое иссечение опухоли. При метастатической меланоме проводят целевую терапию.
Лечение папилломы на теле
Методов лечения первопричины папиллом — папилломавирусной инфекции — пока не существует, поэтому пациенты проходят комплексную терапию: удаление образований кожи и приём иммунокоррегирующих препаратов, чтобы избежать повторного появления папиллом [17] .
Врач может назначить Аллокин-альфа, который по характеру фармакологического действия сходен с Интерфероном альфа. Его активное вещество — Аллоферон — способствует производству интерферонов (белков, которые выделяет организм в ответ на действие вируса) и активирует системы естественных киллеров. Аллоферон также стимулирует распознавание и растворение дефектных клеток с помощью цитотоксических лимфоцитов. Стандартный курс лечения инфекций, вызванных онкогенными типами ВПЧ, включает 6 инъекций препарата через день.
Удаление папиллом
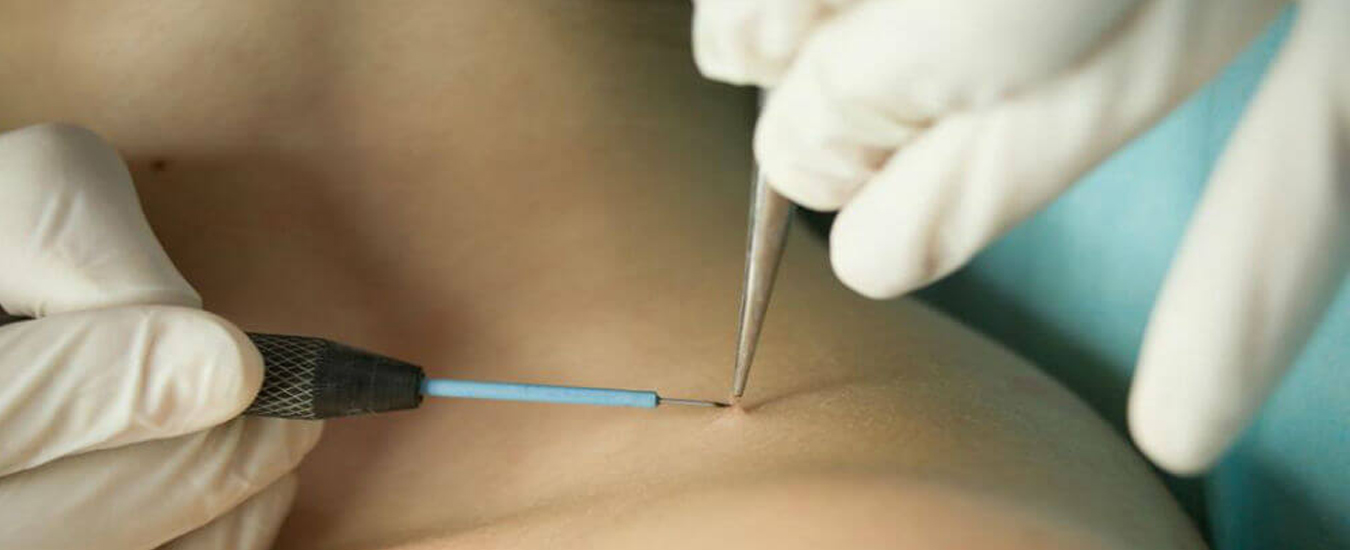
Чтобы снизить риск рецидива, папилломы удаляют пациентам и их партнёрам. Важно при этом удалить все клетки образования, в том числе в базальном слое, чтобы предотвратить формирование новой опухоли. Метод удаления определяет врач.
Электродеструкция — это удаление папиллом с помощью электрокоагулятора с применением переменного и постоянного тока. Перед процедурой используют местную анестезию. Под действием высокой температуры в создаваемой электрической дуге вода в межклеточных структурах нагревается, после чего образование удаляют. На месте удаления образуется корочка, которая в течение нескольких дней отваливается сама. Среди преимуществ метода выделяют бескровность, безопасность и скорость. Однако электрический ток воздействует не только на образование, но и на окружающие его ткани, что может приводить к грубым рубцам, ямкам и углублениям на коже. Период заживления достаточно долгий: в среднем 2–3 недели, но может и дольше. Это зависит от глубины и площади удаления.
![Электрокоагуляция [21]](https://probolezny.ru/media/bolezny/papilloma-2/elektrokoagulyaciya-21_s.jpeg)
При радиоволновом удалении на клеточную и межклеточную жидкость воздействуют радиоволной. Когда после повышения температуры жидкость испаряется, высокочастотные колебания воздействуют на образование. Перед удалением также вводят местную анестезию. В течение двух дней после манипуляции нельзя посещать солярий, смачивать водой область поражения или наносить на него косметику. Нужно беречь кожу от солнца и ультрафиолетового излучения и наносить солнцезащитные кремы на открытые участки кожи. Затем в течение двух месяцев проводят профилактику образования рубцов с помощью специальных мазей.
Лазерное удаление проводят под местной анестезией с помощью полупроводникового или углекислотного лазера с максимальным захватом ножки папилломы. Опухоль захватывают хирургическим пинцетом и поднимают вверх. Ножка натягивается, и образование удаляют лазерным лучом. Этот метод помогает бескровно проникнуть в ткани и полностью удалить патологические клетки, при этом не затрагивая здоровые соседние участки кожи. После удаления остаётся точечная ранка, которую в течение нескольких дней обрабатывают местными антибиотиками, например присыпкой Банеоцин. Затем рана зарастает.
Лазерное удаление используют при больших образованиях, которые находятся в труднодоступных и опасных для других методов лечения местах. Скорость, безопасность, отсутствие риска инфицирования, низкая травматичность и быстрая реабилитация являются преимуществами лазерного удаления.
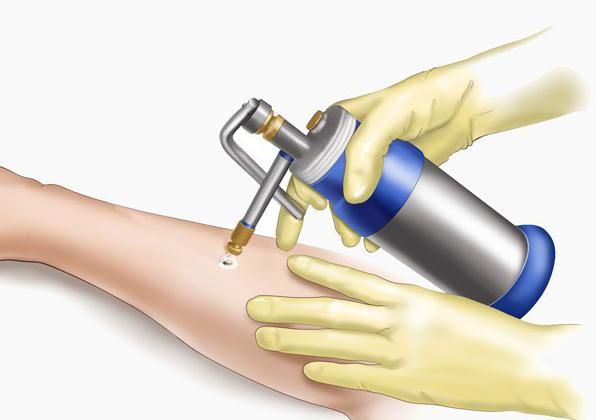
Криодеструкцию рекомендуют проводить при ограниченном количестве мелких элементов до 1–2 мм. Для удаления используют жидкий азот. Температурное воздействие -195 °С кристаллизует воду в образовании и способствует его отмиранию. В этом случае анестезия не требуется. Для небольших образований используют ватный тампон, который пропитывают азотом и накладывают на папиллому на 2–3 минуты. Если образование больше 2 мм, используют специальный прибор-криодеструктор с наконечником в виде иглы, через которую жидкий азот подходит к образованию. Такая процедура длится 3–5 минут, через несколько дней образование отпадает. Однако при криодеструкции сохраняется риск неполного удаления опухоли и последующего рецидива. Рубцы после этой процедуры заживают дольше, чем при других способах удаления. Период заживления раны зависит от размера образования и длительности воздействия.
При фотодинамической терапии используют специальный препарат, который избирательно накапливается в клетках папилломы, после чего на неё воздействуют лазером. Метод не требует местного обезболивания. После такого лечения пациент долгое время не подвергается повторному заражению.
Хирургическое удаление папиллом — это старый традиционный метод, который проводят под местной анестезией и сопровождается кровотечением. После операции на место поражения накладывают шов. Может оставаться рубец [3] [4] [5] [6] [11] [13] . Хирургическое удаление рекомендуют при большой ножке папилломы, когда требуется её иссечение.
Прогноз. Профилактика
Обычно папилломы легко удаляют без серьёзных последствий, однако в редких случаях доброкачественные клетки становятся злокачественными [4] [8] .
Профилактика папиллом
Для проведения профилактики нужно учитывать факторы риска заражения папилломавирусной инфекцией. Среди них на первом месте — поведенческие факторы: раннее начало половой жизни, большое число половых партнёров.
Подростки в большей степени подвержены заражению папилломавирусной инфекцией из-за несовершенства защитных механизмов: недостаточной выработки защитной слизи, иммуноглобулинов, лизоцима, интерлейкинов, интерферонов, ростовых и клеточных факторов (Т- и В-лимфоцитов, макрофагов, клеток Лангерганса).
Другими факторами риска являются курение, употребление алкоголя, беременность, авитаминоз, т. е. всё то, что ослабляет иммунитет, поэтому необходимо повышать защитную способность организма. Этого можно достичь с помощью полноценного отдыха, занятий физкультурой, правильного рационального питания, отказа от вредных привычек и лечения возникших болезней. В бытовых условиях следует соблюдать правила личной гигиены, не пользоваться общим полотенцем, использовать чистую посуду и т. д. [4] [6] [11]
Источник https://www.polismed.com/articles-strigushhijj-lishajj-u-cheloveka-simptomy-prichiny.html
Источник https://psormak.ru/articles/pochemu-poyavlyayutsya-papillomy-kto-nakhoditsya-v-gruppe-riska/
Источник https://probolezny.ru/papilloma-2/





